Zwei Verfahren werden derzeit angeboten – die Mikrofrakturierung und die Matrix-assoziierte Chondrozytentransplantation (MACT). Wer profitiert von den Behandlungen?
Sind Sie jünger als 55 Jahre?
Ist nur ein Zehntel Ihres Knieknorpels geschädigt, beispielsweise durch einen Sportunfall?
Ist Ihr Knie stabil und sind die Bänder intakt?
Dann könnten die beiden oben genannten Verfahren interessant für Sie sein.
Worum geht es?
Mikrofrakturierung:
Bei diesem Verfahren wird der geschädigte Knorpelbereich minimalinvasiv angebohrt. Dabei tritt Knochenmark aus, das Stammzellen enthält. Diese Stammzellen regen die Bildung von faserknorpelähnlichem Ersatzgewebe an. Das Verfahren eignet sich für sehr kleine Knorpelschäden (bis 2 cm² = Größe eines kleinen Fingernagels).
Matrix-assoziierte Chondrozytentransplantation (MACT):
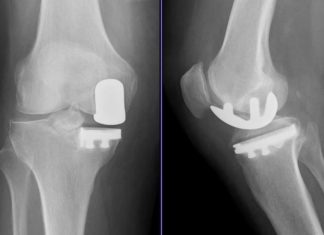
Ist der Knorpelschaden bis zu 5-10 cm² groß, könnte die Matrix-assoziierte Chondrozytentransplantation (MACT) helfen. Dabei entnimmt der Arzt dem Patienten körpereigene Knorpelzellen (Chondrozyten), vermehrt sie im Labor und siedelt sie auf einer Trägerstruktur an, die er wieder in das Knie einsetzt.
Warum werden diese beiden Verfahren so selten eingesetzt?
Wenn Sie die obigen Fragen dreimal mit „Ja“ beantwortet haben, gehören Sie zur Minderheit der Patienten mit Knorpelschäden im Knie. Denn bei den meisten Patienten ist der Knorpel durch Arthrose geschädigt. Die Kniearthrose tritt meist ab dem 50. bis 60. Lebensjahr auf und zerstört oft deutlich größere Flächen als 10 cm² (die Gesamtfläche des Kniegelenks beträgt ca. 100-120 cm²). Darüber hinaus geht die Arthrose häufig mit degenerativen Knochenveränderungen einher, die den Operationserfolg einschränken.
Erfüllt Ihr Knorpelschaden die Voraussetzungen für MACT oder Mikrofrakturierung?
Dann empfiehlt es sich, die ambulante Sprechstunde einer Klinik zu besuchen, in der die beiden Verfahren angeboten werden. Allerdings ist zu beachten, dass bei der MACT zwei Operationen notwendig sind (einmal Entnahme, einmal Einpflanzung der Knorpelzellen) und dass der Heilungsprozess Monate bis Jahre dauern kann. Immerhin: Gesetzlich Versicherte müssen die etwa 5000 Euro für die Knorpelzüchtung seit 2022 nicht mehr selbst zahlen. Private Versicherungen übernehmen die Kosten schon länger.
Wie sind die Langzeitwirkungen?
Durch Mikrofrakturierung bildet sich zwar Faserknorpel. Er ist aber weniger belastbar als der ursprüngliche hyaline Knorpel – daher ist dieses Verfahren bei jüngeren, aktiven Patienten oft keine dauerhafte Lösung. MACT zeigt über einen Zeitraum von bis zu zehn Jahren eine signifikante Verbesserung der Kniegelenkfunktion und eine Verringerung der Schmerzsymptomatik.
Kann sich der Knorpel auch auf natürliche Weise regenerieren?
Leider nein, zumindest nicht ganz. Echter Gelenkknorpel (hyaliner Knorpel) hat nur sehr geringe Selbstheilungskräfte, da er keine Blutgefäße besitzt und somit nicht an die Blutversorgung angeschlossen ist, die Heilungsprozesse in Gang setzen könnte. Außerdem vermehren sich die Knorpelzellen kaum, so dass defekte Zellen nicht durch „nachwachsende“ Zellen ersetzt werden. Zudem ist das Kniegelenk ständiger Bewegung und Druck ausgesetzt, was die Regeneration erschwert.
Ist der Schaden jedoch klein und oberflächlich, kann sich der verbliebene Knorpel verdichten und eine Art Schutzschild bilden. Allerdings ist er dann nicht mehr so glatt und belastbar wie vorher. Erreicht der Knorpeldefekt den Knochen, kann der Körper in einer Art „Notoperation“ Stammzellen aus dem Knochenmark in den Defekt schicken, damit sich ein weniger belastbarer Faserknorpel bildet. Dieser Prozess wird auch durch die Mikrofrakturierung (siehe oben) ausgelöst.
Text: Lukas Hoffmann